
Tonômetro de rebote versus tonômetro de sopro de ar: qual se adapta melhor aos fluxos de trabalho modernos de triagem em clínicas oftalmológicas?
2026-04-08 17:37Tonômetro de rebote versus tonômetro de sopro de ar: qual se adapta melhor aos fluxos de trabalho modernos de triagem em clínicas oftalmológicas?
A medição da pressão intraocular é uma parte rotineira do atendimento oftalmológico, mas a escolha do tonômetro costuma ser discutida de forma simplista. Na prática, as clínicas não estão apenas escolhendo um número em uma tela. Elas estão escolhendo como a pressão é medida, o quão bem os pacientes toleram o teste, como o dispositivo se encaixa no fluxo de triagem e o quão prático ele é em ambientes ambulatoriais reais. A tonometria é um método padrão para medir a pressão intraocular, e as faixas de normalidade comumente citadas são em torno de 10 a 21 mmHg.[1]
Por isso, a comparação entre tonometria de rebote e tonometria de sopro de ar ainda é útil. Não se trata apenas de uma comparação entre abordagens com e sem contato, mas também entre dois fluxos de trabalho de triagem. Um deles está frequentemente associado atonometria de rebote portátile uso rápido no ponto de atendimento. O outro é comumente associado à triagem familiar sem contato em configurações clínicas fixas.[2][3]
Por que essa comparação é importante
Um bom tonômetro deve se adequar ao funcionamento real de uma clínica. Em alguns contextos, a prioridade é um teste rápido e sem contato para um grande volume de pacientes. Em outros, a prioridade é a portabilidade, a flexibilidade e a facilidade de uso em triagens comunitárias, avaliações à beira do leito ou em ambientes pediátricos. Essas não são diferenças insignificantes. Elas afetam diretamente a eficiência, a cooperação do paciente e a consistência no uso do dispositivo.
Estudos publicados também mostram que a tonometria de rebote e a tonometria de sopro de ar sem contato não devem ser tratadas como perfeitamente intercambiáveis. Um estudo comparativo de 2019 em indivíduos saudáveis encontrou diferenças estatisticamente significativas entre a tonometria de rebote, a tonometria de sopro de ar sem contato e a tonometria de aplanação de Goldmann, embora os autores também tenham relatado fortes correlações entre os métodos.[2] Isso significa que as clínicas não devem reduzir a escolha apenas a alegações de marketing sobre conveniência.
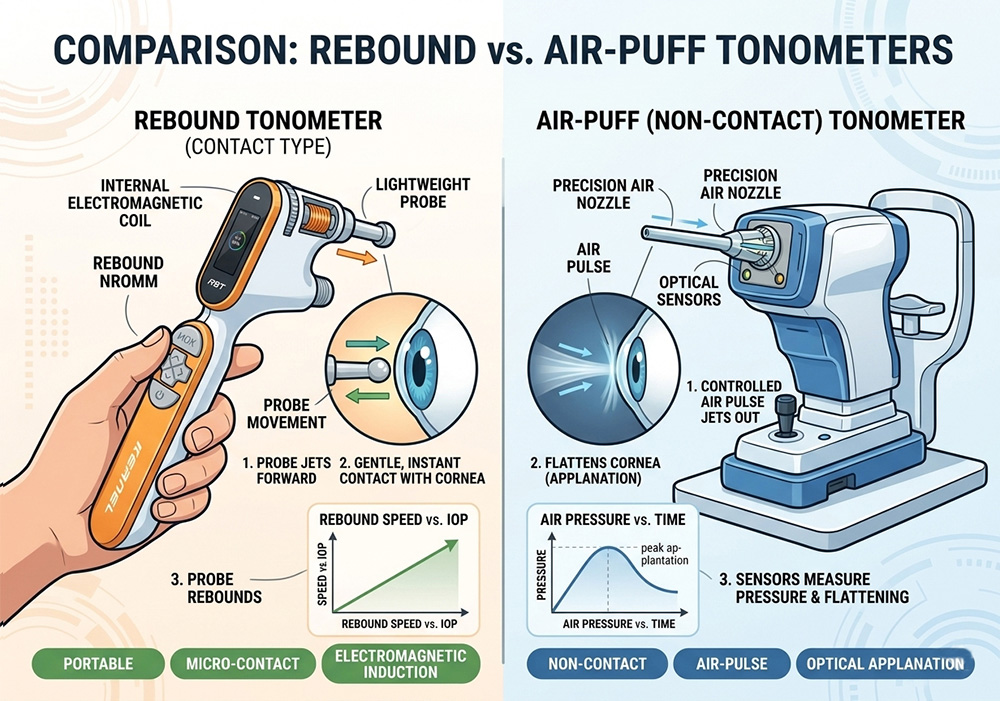
Qual a diferença entre um tonômetro de rebote e um tonômetro de sopro de ar?
Um tonômetro de rebote mede a pressão intraocular usando uma pequena sonda leve que faz contato breve com a córnea. Uma razão prática para sua popularidade é a facilidade de uso. Revisões descrevem a tonometria de rebote como amplamente adotada devido ao seu princípio de funcionamento simples e fluxo de trabalho prático.[3]
Um tonômetro de sopro de ar, frequentemente chamado de tonômetro sem contato, usa um pulso de ar em vez de uma sonda que toca a córnea. Isso o torna familiar em muitos ambientes de triagem porque evita o contato direto com a córnea e é frequentemente associado a fluxos de trabalho rápidos de triagem de rotina ou de recepção.[2][4]
A diferença parece simples, mas afeta mais do que apenas a experiência do paciente. Ela altera o tamanho do dispositivo, a portabilidade, a lógica de manutenção, a configuração da triagem e a facilidade com que o instrumento pode ser transportado para fora de uma sala de exame fixa.
Quando um tonômetro de rebote pode ser a melhor opção
Um tonômetro de rebote pode ser a melhor opção quando portabilidade e flexibilidade são importantes. Isso é especialmente relevante em clínicas que realizam programas de extensão, triagem móvel, avaliação à beira do leito ou verificações rápidas de pressão arterial no local de atendimento. Um dispositivo portátil pode reduzir o trabalho de configuração e se integrar mais naturalmente a fluxos de trabalho que não giram em torno de uma estação de instrumentos fixa.
A tonometria de rebote também tem um papel importante no uso pediátrico. A avaliação de tecnologia oftálmica da Academia Americana de Oftalmologia concluiu que a tonometria de rebote parece razoavelmente precisa em muitas crianças e permite a medição da PIO sem anestesia geral em muitos casos.[5] Isso não significa que ela elimine todas as preocupações com a medição, mas mostra por que a tonometria de rebote é frequentemente discutida como mais viável em fluxos de trabalho mais amigáveis para crianças ou com menos barreiras.
Outro ponto prático é a experiência do paciente. Um dispositivo de rebote não utiliza um jato de ar, o que pode tornar o exame menos perturbador para alguns pacientes. Também evita a antecipação visual que, por vezes, torna o teste com jato de ar desconfortável ou inconsistente em pacientes ansiosos. Esse tipo de detalhe do fluxo de trabalho costuma ser mais relevante na prática do que afirmações genéricas sobre uma tecnologia ser "melhor".
É também aqui quetonômetro de rebote portátilO design torna-se especialmente relevante em fluxos de trabalho de triagem reais. Atualmentemodelos de tonômetro de reboteenfatizam cada vez mais os formatos portáteis, a adequação à triagem móvel, a impressão sem fio e a troca de dados do lado do aplicativo, que são todos recursos vinculados ao fluxo de trabalho em vez de especificações abstratas.[6][7]
Quando um tonômetro de sopro de ar ainda pode ser a melhor opção
Um tonômetro de sopro de ar ainda pode ser a melhor opção quando as clínicas desejam um processo de triagem sem contato familiar em um ambiente estável e fixo. Para ambientes de triagem geral de alto volume, a operação sem contato pode ser atraente porque se adapta a um fluxo de trabalho padronizado e evita o contato da sonda com a córnea.
É também por isso que a tonometria de sopro de ar continua sendo comum em muitos ambientes de triagem de rotina. Ela pode ser rápida, reconhecível pela equipe e fácil de posicionar dentro do fluxo de exame estabelecido. Uma avaliação comparativa de 2025 descreveu o tonômetro de sopro de ar como sem contato, fácil de usar e rápido em contextos de triagem de glaucoma, mesmo quando comparado a outros métodos.[4]
Dito isso, “sem contato” não deve ser interpretado automaticamente como “o melhor para todas as clínicas”. Os sistemas de sopro de ar podem ser mais adequados para triagem em salas fixas do que para uso móvel ou flexível. Eles também não resolvem todas as limitações de medição, e as comparações publicadas continuam a mostrar diferenças dependentes do método.[2][4]
O que as clínicas devem avaliar antes de escolher um dos fluxos de trabalho?
A primeira questão deve ser prática: onde e como o dispositivo será usado? Se a clínica precisa de um dispositivo portátil para verificações flexíveis da pressão intraocular (PIO), a tonometria de rebote pode ser mais adequada. Se a clínica prefere uma configuração fixa de triagem sem contato, a tonometria de sopro de ar ainda pode ser a opção mais viável.
A segunda questão é a população. Se crianças, pacientes ansiosos ou ambientes externos fazem parte do trabalho de rotina, a tonometria de rebote merece consideração séria porque a viabilidade e a cooperação podem ser tão importantes quanto o rendimento bruto.[5]
A terceira questão é o gerenciamento de dados e o suporte ao fluxo de trabalho. Um dispositivo que funciona bem em clínicas reais não é apenas aquele que mede a PIO, mas também aquele que se adapta à forma como os resultados são registrados, transferidos, impressos ou revisados. Essa é uma das razões pelas quais algunssistemas portáteis de tonometria de reboteestão cada vez mais posicionadas em torno da impressão sem fio, do processamento de dados integrado e do uso de tela móvel, em vez de em torno de uma lista genérica de recursos.[6][7]
O ponto final é a interpretação. As clínicas não devem presumir que diferentes métodos de tonometria podem sempre ser substituídos sem contexto. Estudos comparativos mostram correlação, mas também mostram diferenças nos valores medidos entre os métodos.[2][8] Por essa razão, a verdadeira questão não é qual dispositivo parece mais avançado. É qual dispositivo se adapta ao ambiente de exame e à lógica de acompanhamento da clínica.
Escolher com base no fluxo de trabalho, não apenas no método.
Um erro comum é comparar tonômetros apenas como tecnologias. Na prática, a comparação mais útil é baseada no fluxo de trabalho. Um tonômetro de rebote pode ser a melhor escolha quando portabilidade, menor complexidade de instalação e cooperação do paciente são prioridades. Um tonômetro de sopro de ar ainda pode ser a melhor escolha quando a clínica deseja um exame de triagem sem contato, já conhecido, em uma estação fixa.
Essa é uma maneira mais honesta de comparar os dois. Evita afirmações vazias e mantém a decisão atrelada ao uso clínico real. O melhor dispositivo não é aquele com a propaganda mais impactante, mas sim aquele que se encaixa no modelo de triagem que a clínica de fato utiliza.
Conclusão
Os tonômetros de rebote e os tonômetros de sopro de ar oferecem diferentes estilos de triagem. A tonometria de rebote geralmente se adapta melhor a fluxos de trabalho portáteis, flexíveis e com menos barreiras, especialmente em situações onde a triagem móvel ou a viabilidade pediátrica são importantes. A tonometria de sopro de ar ainda pode ser adequada para ambientes de triagem fixa sem contato. A escolha deve ser baseada no fluxo de trabalho da clínica, na população de pacientes e na praticidade de uso, e não em suposições genéricas sobre qual método é mais novo ou mais simples.
ExplorarSoluções de tonômetro oftálmico da KernelMedPara triagem portátil da PIO e suporte ao fluxo de trabalho clínico.
Perguntas frequentes
Qual é a principal diferença entre um tonômetro de rebote e um tonômetro de sopro de ar?
Um tonômetro de rebote usa uma sonda leve com contato breve com a córnea, enquanto um tonômetro de sopro de ar mede a PIO usando um pulso de ar em um fluxo de trabalho sem contato.[2][3]
A tonometria de rebote é mais adequada para exames portáteis?
Muitas vezes sim. Os tonômetros de rebote são geralmente descritos como fáceis de usar e adequados para cenários de triagem portáteis ou móveis, e sua linha de produtos atual também está posicionada dessa forma.[3][6][7]
A tonometria de sopro de ar é sempre melhor por ser sem contato?
Não. A operação sem contato pode se adequar bem a alguns ambientes de triagem, mas as diferenças de método permanecem e a melhor escolha depende do fluxo de trabalho e da população.[2][4]
A tonometria de rebote pode ser útil em crianças?
Sim. A avaliação tecnológica da AAO concluiu que a tonometria de rebote parece razoavelmente precisa em muitas crianças e pode muitas vezes ser usada sem anestesia geral.[5]
As clínicas devem tratar as medições de rebote e de sopro de ar como totalmente intercambiáveis?
Não automaticamente. Estudos mostram fortes correlações, mas também diferenças significativas entre os métodos, portanto a interpretação deve levar em conta o contexto do método.[2][8]
Referências
[1]StatPearls.Tonometria.
[2]Demirci G, et al.Comparação entre tonometria de rebote e tonometria de sopro de ar sem contato em indivíduos saudáveis.2019.
[3]Nakamura S.Tonômetros de rebote Icare: revisão de suas características e aplicabilidade clínica.2018.
[4]Khalil KM, et al.Avaliação da precisão do tonômetro de sopro de ar em comparação com outros tonômetros.2025.
[5]Academia Americana de Oftalmologia.Tonometria de rebote em crianças OTA.
[6]KernelMed.Tonômetro de rebote portátil com suporte duplo CN-1612.
[7]KernelMed.Tonômetro de rebote portátil com impressão sem fio CN-1613.
[8]Kageyama M, et al.Comparação do tonômetro de rebote ICare com o tonômetro sem contato em indivíduos jovens saudáveis.2011.
